
Super User

- Sunday, 03 July 2022
ویزیت آنلاین دندانپزشکی
ویزیت آنلاین دندانپزشکی برای : امراض پوستی
 اکتودرمال دیسپلازی وابسته به X (در مردان شایعتره) (ممکنست سوزش دهان ایجاد کند)
اکتودرمال دیسپلازی وابسته به X (در مردان شایعتره) (ممکنست سوزش دهان ایجاد کند)
کمبود غدد عرق ← عدم تحمل گرما - همیشه تب دارند
یک روش تشخیص : گرفتن اثر انگشت از فرد و شمارش غدد زیر میکروسکوپ
غدد بزاقی هیپوپلاستیک --> خشکی دهان
ناخنها هیپوپلاستیک – موی نازک و کم پشت
در تظاهرات دهانی تیپک : ۱. الیگوانشیا ۲. تاج قدامیها مخروطی
هایپر پیگمان و چین خوردگی در چشم
درمان: از ۶ سالگی به بعد imp هم میتوان گذاشت.
ویزیت آنلاین دندانپزشکی برای : دیسکواتوزیس داخل اپتیلیالی ارثی (Heredity benign intraepithelial Dyskerotosis) (ممکنست سوزش دهان ایجاد کند)
در دهان همانند خال سفید اسفنجی است با ۳ تفاوت:
1. اینجا در موارد خفیف نمای opaleseent (شبیه لکوادم) داریم.
2. ممکنه کاندیدا به آن اضافه شود.
3. ضایعات چشمی به صورت پلاک ضخیم ژلاتینی داخل چشم که دید را تار میکند (کوثرکتیویت داریم)
اشک ریزی – فتوفوبیا – خارش چشم رخ میدهد.
پلاکهای چشمی همواره در بهار بارزترند.
درمان:برای ضایعات دهانی لازم نیست. (ممکن است سوزش دهان ایجاد کند)
ویزیت آنلاین دندانپزشکی برای :
Pachyonycia مادرزادی: (ممکنست سوزش دهان ایجاد کند)
تجمع زیاد گراتین: ۱. در ناخنها (بویژه شصت) : ناخن از دست میره
۲. در کف دست و پا: -ضایعات شبیه پینه بروز میکند (callus-like) – تعریق زیاد کف دست و پا – تاولها زیر پینهها بروز میکند (سختی راه رفتن –دردناک)
۳. در فولیکول مو : بروز پاپولهای نقطهای در پوست
در دهان: پلاک سفید دورسال و بوردر زبان(ممکنست سوزش دهان ایجاد کند)
دندانهای نشوناتال: بویژه در افراد با جهش ژن کراتین IV
ابتلا حنجره : گرفتگی صدا، تنگی نفس
درمان:نیازی نیست.
ویزیت آنلاین دندانپزشکی برای : دیسکراتوزیس مادرزادی (Dyskertosis congenital) (ممکنست سوزش دهان ایجاد کند)
در دهان (زبان و مخاط B) تاول داریم :لکوپلاکیا (بدخیم) . گسترش سریع پریودنتیت
اولین مشکل خونی: ترمبوستیوپنی
در نهایت آنمی آپلاستیک رخ میدهد ( این بیماران عمر کوتاهی دارند)
در پوست صورت هایپرپیگمان با الگوی رتیسکولار
تغییرات دیسپلاستیک ناخنها(ممکنست سوزش دهان ایجاد کند)
ویزیت آنلاین دندانپزشکی برای :
Xeroderma: پوست حالت آفتاب سوختگی دارد یعنی :۱. هم پیگمان کک و مک دارد ۲. هم دپیگمان دارد
1. کراتوزیس Actinic از بچگی رخ میدهد. (ممکنست سوزش دهان ایجاد کند)
که تبدیل میشود به SCC و BCC
2. ملانوما رخ میدهد (طبعاً در سن بالاتر نسبت به مورد ۲)
3. در دهان SCC لب پایین و نوک زبان(غیرعادی ترین ناحیه برای بدخیمی دهانی) (مرتبط با نور خورشید) رخ میدهد.
4. پیشگیری : هرگز در آفتاب نباشند.
در مطب چک کن که فلورسنت از وسایل ساطع نشود.
5. درمان SCCها :جراحی محافظه کارانه ( تاحد ممکن بافت سالم حفظ گردد) (خارج شدن کامل ضایعه بصورت میکروسکوپی بررسی شود) (ممکنست زخم دهان ایجاد کند)
ویزیت آنلاین دندانپزشکی برای :
Heredity macoepitelial Dysplasia
1. مژه و ابرو ندارند (کلاً کم مو هستند)
2. فتوفوبیا و آب مروارید دارند. (ممکنست زخم دهان ایجاد کند)
3. پوست خشک و خشن است و راش پایدار perineal دارد.
4. عوارض ریوی هم دارند. (ممکنست زخم دهان ایجاد کند)
5. در دهان اریتم آتتثین با حدود مشخص در کام سخت . که بی علامت است.
6. در سایه مخاط ( بینی، ملتحمه، واژینال) اریتم مشابه شاید باشد. (ممکنست زخم دهان ایجاد کند)
ویزیت آنلاین دندانپزشکی برای :
Incontinent pigment(ممکنست زخم دهان ایجاد کند)
1. چهار مرحله دارد: وزیکولر ، وروکوز ، هایپرپیگمان ( الگوی گرادبی روی پوست)، دپیگمان.
2. در درهان: سیستم دندانی تنبل دقیقاً مانند اکتودرمال دیسپلازی (تعداد کم، اندازه کوچک (مخروطی)، تاخیر رویش) هم شیری هم دائمی ها. (ممکنست زخم دهان ایجاد کند)
ویزیت آنلاین دندانپزشکی برای :
Darier
1. عوارض پوستی:
a. پاپولهای قرمز خارش دار(ممکنست زخم دهان ایجاد کند)
b. تجمع کراتین در پوست بوی بد
c. Fitهای کف دست و پا
d. خطوط طولی و شکاف دردناک روی ناخنها
2. عوارض دهانی:
a. پاپولهای سفید بزرگ نرمال یا سفید : - نمای cobblestone – شبیه هایپرپلازی پابیلری التهابی – شبیه استوماتیت نیکوتینی. (ممکنست زخم دهان ایجاد کند)
بیشتر در کام و الوئل
b. انسداد مجاری پاروتید :تورم پاروتید.
ویزیت آنلاین دندانپزشکی برای : ( زخم دهان )
Warty
1. بافت شناسی مشابه داریرست ( زخم دهان ) ( احتمال سوزش دهان )
2. ضایعه منفرد (پاپول ناف دار) روی پوست یا کام سخت (پاپول سفید)
ویزیت آنلاین دندانپزشکی برای :
پسوریازیس: = خارش
اتیولوژی : پرولنیده شدن کراتیسنوسیتهای پوستی ، که توسط لنفوسیت T هدایت شود.
در زمستان بدتر میشود (زیرا تابستان UV گرفته) ( احتمال سوزش دهان )
در بالین: پلاک قرمز، حدود مشخص، پوسته ریزی نقرهای گاهی خارش دارد. ( احتمال سوزش دهان )
آرتریت پسوریازیس گاهی Tmj را درگیر میکند. ( احتمال سوزش دهان )
در دهان : عارضه ناشایعه و چندان واضح نیست.
شاید اریتم مهاجر در اینها بیشتر باشد.
ویزیت آنلاین دندانپزشکی برای درمان:
موارد خفیف :درمان لازم ندارند.
موارد متوسط:کورتون موضعی، مشتقات D3 (کلی تریول) موضعی ، مشتقات Vita(رتینوئیدها) موضعی – اشعه UV
موارد شدید: اشعه UV (خطر SCC دارد، اما خطر BCC ندارد)، عوامل شیمی درمانی (مثل سیکلوسپرین) ( احتمال سوزش دهان )
ویزیت آنلاین دندانپزشکی برای اسلکروز سیستمیک (اسلکرودرما)
اتیولوژی: رسوب کلاژن زیاد در کل بدن (کلاً بیماری زنانه است)
علامت اولیه : Raynaud (تریگر آن استرس و سرما است)
A. اثر روی انگشتان:
۱-رنیود ۲- چنگال مانند ۳-تحلیل بند انتهایی ۴- زخم نوک انگشت
همه این مشکلات بدلیل انقباض عروقی زیاد هستند. ( احتمال سوزش دهان )
۵- آرتریت ۶- سندرم مجرای مچ دست ۷- ضخیم شدن پوست از انگشتان به سمت تنه
B. اثر روی صورت:
۱-mask-like ۲- صورت موشی (بدلیل آتروفی پره بینی) ( احتمال سوزش دهان )
C. اثر روی ارگانها
۱. فیبروز قلب ، کلیه ، ریه( - از همه مهمتره - افزایش BP ریوی :نارسایی قلبی ، علت اولیه مرگ)
D. اثر بر دهان و اطراف دهان
۱. کوچکی دهان (microstomia) :محدودیت باز کردن دهان
۲. شیارهای اختصاصی اطراف دهان (نمای بند کیف)
۳. تحلیل لثه
۴. دیسفاژی (زیرا زبان و موی کم تحرک (تخته مانندboard like) می شوند)
۵. شیوع زووستومیا (این یعنی شوگرن ثانویه) ( احتمال سوزش دهان )
۶. گشادی PDL در همه دندانها
۷. تحلیل انگل مندیبل ، کندیل ، کرونوئید و چانه :وقوع شکستگی مندیبل هنگام ext
۸. تحلیل یک دندان منفرد
* دستگاه کشش مکانیکی و tongue blade برای اینها مفیده.
چند نکته:
تحلیل کندیل باعث این بایت میشه.
ویزیت آنلاین دندانپزشکی برای طبقه بندی : ( احتمال سوزش و زخم دهان )
۱. اسلکروز سیستمیک منتشر (مثل SLE بصورت حاد شروع میشه) : درگیری پوست و ارگانها
۲. اسلکروز سیستمیک پوستی محدود :درگیری صورت ، اندامها (تنه درگیر نیست) (مثل DLE بصورت مزمن و آهسته شروع میشه)
۳. اسلکرودرما موضعی : خفیف ترین نوع ، فقط یک قسمت پوست درگیره.
تشخیص: ( احتمال سوزش و زخم دهان )
Ab ضد توپومراز (Anti SCL-70) :(در ارتباط با پیشرفت سریع بیماری): در نوع منتشر و فیبروز ریوی موجود داریم.
Ab ضد سانترومر(در ارتباط با پیشرفت کند بیماری): در نوع پوستی محدود و هایپرتنش ریوی موجود داریم.
درمان:( احتمال سوزش و زخم دهان )
کاهش رینود: توسط مسدودکنندگان کانال مکسیمی (زیرا خون محیطی را بیشتر میکنند) گرم نگه داشتن انگشتان – ترک سیگار.
راحتتر کردن استفاده از پروتزها هنگام میکروستومیا: اپلاینسها بصورت لولائی و قابل تاشدن تهیه شوند.
CREST (Calcinosis Raynoud Esophageal Sclerodutyly Telangectasia)
برخی میگویند نوع اسلکروز سیستمیک پوستی محدود است.
ویزیت آنلاین دندانپزشکی برای علائم: ( احتمال سوزش و زخم دهان )
۱. تودههای کلسیفیه زیر پوستی متعدد
۲. رنیود
۳. مشکلات مری (بدلیل رسوب کلاژن سفت میشه)
در مراحل ابتدایی بروز نمیکند.
روش تشخیص آن بلع باریوم است.
۴. اسلکرو داکتیلی :چنگالی شدن انگشتان ویژگی اختصاصی است. (برای Crest)
۵. تلانژکتازی مثل HHT است (روی پوست صورت-نقاط ریز قرمز- و لبها) در صورت نداشتن تاریخچه میتوان با مثبت شدن حضور Ab ضد سانتومر تعیین کنی که فرد کرست دارد نه HHT
ویزیت آنلاین دندانپزشکی برای آکانتوزیس نیگریکانس:( احتمال سوزش و زخم دهان )
۱. نیگریکانس بدخیم:
خود ضایعه پوستی خوش خیمه اما یک بدخیمی در دستگاه گوارش داریم.
در یک پنجم موارد نیگریکانس قبل بدخیمی کشف میشه.
با درمان بدخیمی – نیگریکانس هم رفع میشه
۲. نیگریکانس کاذب: در افراد چاق( احتمال سوزش و زخم دهان )
۳. نیگریکانس ارثی : در مبتلایان به دیابت ملیتوس، کم کاری تیروئید، آدیسون ، آکرومگامی
۴. نیگریکانس خوش خیم: مرتبط با سندرم کروزون، مصرف دارو (-ضد بارداری – کورتون)
نکته: در این نوع اخیر، یک نوع مقاومت به انسولین (مثل D2) داریم (البته بصورت محسوس شاید شخص دیابتی نشده هنوز)
ویزیت آنلاین دندانپزشکی برای تظاهرات پوستی:
پوست نواحی خم شونده (مثل زیر بغل) قهوهای ،چرمی، مخملی میشود.
ویزیت آنلاین دندانپزشکی برای تظاهرات دهانی:
یک سطح بصورت پاپیلوی ظریف میشه
اینجا پیگمان قهوهای نداریم.
بیشتر لب بالا، زبان( احتمال سوزش و زخم دهان )

- Tuesday, 14 June 2022
مزایای استفاده از ویزیت آنلاین
امروزه با افزایش ترافیک، بعد مسافتها و چالش رفت و آمد، بهترست بیشتر امور را بصورت الکترونیک یا آنلاین انجام دهیم. ویزیت آنلاین دندانپزشکی از این رو در کلینیک دندانپزشکی نیام مورد توجه خاص قرار گرفت. ویزیت و مشاوره آنلاین دندانپزشکی بصورت واتساپی انجام میشود و تقریباً تمام اطلاعات دندانپزشکی مورد نیاز بیماران در حدود ۱۰ دقیقه به آنها داده خواهد شد. ویزیت آنلاین دندانپزشکی غالباً برای یک دندان مناسب است و مسلماً بررسی وضعیت چند دندان بصورت ویزیت آنلاین مقدور نمیباشد.
لازم است جهت انجام ویزیت و مشاوره آنلاین دندانپزشکی بیماران عکسهای دندانی خود را به وضوح اخذ نمایند و برای ما ارسال نمایند. یک عکس رادیوگرافی مطلوب نیز بسیار کارساز خواهد بود.
مراحل انجام ویزیت آنلاین دندانپزشکی بدین ترتیب خواهد بود:
۱. به ما پیام دهید در واتساپ به شماره 09363020118 و عکس دندان، زخم دهان و ... را بصورت واضح با موبایل با کیفیت اخذ نموده و ارسال کنید.
۲. درصورتی که ما بتوانیم تشخیص درستی بدهیم، شماره کارت بانکی در اختیارتان قرار میگیرد تا هزینه ویزیت آنلاین دندانپزشکی را پرداخت نمائید.
۳. اطلاعات مورد نظر، / نسخه رادیولوزی / نسخه داروئی و... در اختیارتان قرار میگیرد. شما میتوانید از طریق ویزیت آنلاین دندانپزشکی دستور رادیوگرافی و دستور آزمایش خون، نسخه داروئی آنتی بیوتیکی ( اموکسی سیلین . مترونیدازول . ازیترومایسین. سفالکسین. آمپی سیلین . سفتراکسون.اریترومایسین.کلاریترومایسین.ریفامپین.پنی سیلین ها . کو اموکسی کلاو .تترا سایکلین ) و ضد دردی ( ناپروکسن . برفن. پیروکسیکام . استامین.فن.دیکلوفناک . کترولاک ) نیز دریافت نمایید.
چرا ویزیت آنلاین دندانپزشکی رایگان نیست؟
هزینه دریافتی بابت ویزیت آنلاین دندانپزشکی ممکن است بتواند گوشهای از هزینههای معمول فضای مجازی کلینیک دندانپزشکی نیام را تامین نماید. اگر هزینه دریافتی بابت ویزیت آنلاین دندانپزشکی ممکن است اندک بنظر برسد اما در مجموع وقتی تجمیع شود قسمتی از هزینههای اینستاگرام، سایت و گروههای واتساپی و تلگرامی ما را تامین میکنند. بنابراین ویزیت آنلاین دندانپزشکی به ما کمک میکند تا همچنان بتوانیم سایت خود را سرپا نگه داریم و در خدمت شما عزیزان باشیم. هزینهای که بابت ویزیت آنلاین دندانپزشکی میپردازید در حقیقت کمک به خودتان است و یک روحیه مضاعف که کادر و جامعه پزشکی کشور.
شما هزینه ویزیت آنلاین دندانپزشکی را مستقیماً به شماره حساب مدیریت کلینیک دندانپزشکی نیام واریز میکنید. هزینه ویزیت آنلاین دنداپزشکی جهت ویزیت یک دندان یا یک مورد (یک مورد زخم دهان، سوزش دهان، سوزش زبان) دریافت میشود. شما از هزینههای دندانپزشکی معمول شهر تهران اطلاع خواهید یافت.
برخی خدمات دندانپزشکی طبعاً در کلینیک دندانپزشکی نیام انجام میشوند. بعنوان مثال میتوانید اکثر جراحیها (کشیدن دندان عقل، جراحی دندان عقل نهفته، کاشت دندان ، ایمپلنت دندان) را در این کلینیک انجام دهید. اکنون هزینه ویزیت آنلاین دندانپزشکی بین 5۰ تا ۱۰۰ هزارتومان است و این مشاوره و ویزیت آنلاین دندانپزشکی حدود ۱۰ دقیقه بطور می انجامد.
انجام ویزیت انلاین دندانپزشکی برای ضایعات دهانی بسیار کارآمد خواهد بود. بنابراین در اغلب اوقات تنها بیمارانی نیازمند حضور در مطب ما هستند که نیازمند بیوپسی باشند. بنابراین اگر زخم دهان دارید، اگر تومور یا برجستگی در دهان دارید، اگر سوزش دهان یا سوزش زبان دارید، اگر دچار خشکی دهان هستید، اگر آفت دهانی، لیکن پلان دهانی، تبخال دارید، اکنون تصویری از آنها تهیه فرمائید و برای ما ارسال کنید. (در مورد نحوه تهیه تصاویر مطلوب برای ویزیت آنلاین دندانپزشکی به شما توضیح خواهم داد).
ویزیت آنلاین دندانپزشکی در هر ساعت شبانه روز مقدور است. تیم ما در کلینیک نیام تقریباً ۱۶ ساعت در شبانه روز ویزیت آنلاین دندانپزشکی را انجام میدهند. توجه کنید که ویزیت آنلاین دندانپزشکی صرفاً توسط دندانپزشک انجام میشود و دستیاران، منشیها و کادر کلینیک به هیچ وجه دسترسی به پنل ویزیت آنلاین دندانپزشکی ندارند. به بیمارانی که در منطقه ۴ شهر تهران هستند (نزدیک هستند به کلینیک دندانپزشکی نیام) توصیه میشود که از ویزیت حضوری بهره برند به جای ویزیت انلاین دندانپزشکی

- Saturday, 14 May 2022
رابطه زخم مزمن متعدد با خشکی دهان
رابطه زخم مزمن متعدد با خشکی دهان
پمفیگوس:
- PV یک زیرگروه به نام وژتانس دارد
- فولیاسه : یک زیرگروه به نام ارتیماتوز دارد (فقط درگیری پوستی دارند یعنی AB فقط علیه DSG1 دارند.
باعث خشکی دهان نمی شود.
اتیولوژی: پنی سیلامین و کاپتوپریل – نیش یک حشره در برزیل
- پمفیگوس IgA نادر است (IgA به جای IgG داریم در E)
دو نوع دارد: 1) پوستول ساب کورنئال 2)نوتروفیلی
تشخیص اصلی خشکی دهان :
تشخیص اصلی بیوپسی است[* از مخاط ظاهراً نرمال اطراف ضایعه] : 1) مشاهده زیر میکروسکوپ 2)DIF (صرفاً زمانی که PV یکی از تشخیص اختراقیها باشد) [* نمونه در ماده انتقالی Michel حمل شود]
IIF: میتواند PV را از پمفیگوئیز تمیز دهد و مانیتورینگ وضع بیمار 2.طی درمان و 3.بعد درمان.
درمان خشکی دهان :
* مهمترین جنبه درمان : تشخیص زودهنگام
داروی کمکی : سرکوب گر ایمنی
PNPP
همراهی با بدخیمیها CLL , NHL ، تیموما
همراهی با بیماریها Castleman، ماکروگلوبونیی wald
سایر اسامی سندروم چند ارگانی پارانئوپلاستیک. باعث خشکی دهان نمی شود.
بیماری شبیه لیکن پلان (پاپول خارش دار پوستی)، شبه EM(دلمه لب)، شبه GuHD، پمفیگونید، پمفیگوس
اتیولوژی: آسیب به E به سه دلیل : 1) AB ضد دسموگلین 2) ضد پلاکین 3)ضد pr آلفا ماکروگلوبونین
شایعترین تظاهرات دهانی: زخم – اریتم
آزمایشگاه:
- در زیر میکروسکوپ(آکانتولیز کراتیفوستیها (مثل PV) + نکروز آنها) شبیه EM، کیمن، پمفیگوس و پمفیگوئیده
- در DIF رسوب IgG هم در لایه بازال (مثل پمفیگوئید) هم در کراتینوستیها (مثل PV) (تشکیل الگوی شبکهای)
- در IIF، آنتی بادیها نه فقط به E بلکه به کبد ، قلب و مثانه هم متصل هستند.
درمان PNPP (ضایعات پوستی طبق معمول زودتر جواب میدهند)
- اگر ثانویه به لنفوم باشد ß پروکنوز بد
- اگر بدلیل castleman باشد ß با حذف تومور ، پرگنوز خوب میشه
- پرونیزول + سرکوب گر ایمنی (متأسفانه خود این دارو trigger فعالیت مجدد بدخیمی میشود) برای مشکلات پوستی مؤثره
Rituximab برای موارد مقاوم مناسبه . (برای مخاطیها (چشم و دهان) بی اثره) باعث خشکی دهان نمی شود.
نکات:
- در برخی موارد قبل از تشخیص بدخیمی، PNPP را تشخیص میدهیم.
- ضایعات پوستی چند شکلی (پلی مورنس) هستند
- شاید دلمههای خونریزی دهنده لب با EM و هرپس اشتباه شوند.
- زخمهای دهانی کاملاً دردناک هستند.
- گرفتاری چشمی ß conjunctivit مثل mmp
- گرفتاری ریه ß التهاب برنشیول obliterance
وژتانس:
- نئوکن: در نهایت وژتاسیونهای گرانولار باقی میماند.
شایعتره – تاولهای اولیه آن شبیه PV است.
- هالوپیو: در نهایت وژتاسیونهای وروکوز باقی میماند.
تهاجم کمتری دارد. مثل PV بولا ندارد بلکه پوستول دارد. باعث خشکی دهان نمی شود.
هنگام بیوپسی:
- مثل PV آکانتولیز فوق بازال داریم
- در ضایعات قدیمی، هایپرکراتوز و هایپر پلازی سودواپیتلیوماتوز داریم.
- DIF، IIF مثل PV هست.
در دهان: مثل PV ضایعات دهانی شاید اولیه علامت باشند.
ضایعات لثه: بصورت یک زخم توری شکل چرکی هستند در یک زمینه ارتیماتوز که گرانولر یا cobbeles tone هستند.
به این شکل ضایعات پیواستوماتیت وژتانس گویند. (در IBD5 هم داریم.)
اپیرومولیز بولوز ها:
بیماریهای تاولی ژنتیکی بدلیل اختلای در چسبندگی سلولها بهم.
Simple: تاول ها در دست و پا هستند و نه در مخاط پروگنوز خوب، بدون اسکار(انواع دیگر اسکارگذار هستند.) ، اختلال در کراتین سازی
Junctional: گرانولیشن تیشو اطراف دهان + زخمهای دهان ناهنجاریهای دندانی فقط در این نوع است:
آنودنشیا، هیپوپلازی و pitهای منیائی و ...
اغلب کشنده است و نقص در همی اسموزومها
Dystrophic : (نقص در کلاژن نوعع 7 در بافت همبند)
نوع غالب: 1)در پوست: بند انگشتان (محل ترومای دائمی) تاول دارد همیشه
2) در مخاط : 1. اریتم لثه 2. تحلیل لثه 3. کاهش عمق وستیبول
نوع مغلوب:
- بدشکلی دست کش مانند
- اسکارهای مکرر ß کوچکی دهان، انکیلوگسوسیا، تنگی مری
- پوسیدگی دندانی (بدلیل مصرف غذای نرم)
- SCC در زبان
نکات دندانی
- Imp قابل انجامه
- بی حسی را عمقی بزن
- قبل درمان، لب را چرب کن
- بیهوشی قابل انجامه
سندروم kindler ß اختلال درهمی دسموزومها
BP : باعث خشکی دهان نمی شود.
شایعترین مرض بلوز ساب اپتلیالی است.
- خود به خود محدود شونده است. – بهبودی بدون اسکار در پوست
- همراه بدخیمی ، ms، داروی دیورتیک شاید باشد.
- آنتی ژن مربوطه در لامینالوسیرا هستند (BP180 ، BP230 )
- در پوست پلاک کهیر مانند هم دیده میشه – خارش اولین علامته BP است.
دهانی:
- تفاوت با PV :
ضایعات BP کوچکتر، شکل گیری تدریجی تر، کم دردتر، درگیری لب ندارند.
- ضایعات لثهای : شاید تنها تظاهر دهانی باشند. (دسکوماتیو)
- تفاوت با mmp: 1) ضایعات دهانی BP زودتر خوب میشوند.
2) دورههای عود و بهبودی دارند (mmp مدام بدتر میشود)
آزمایشگاهی BP:
- ضایعات پر از ائوزنیوفیل هستند (نمای اختصاصی ضایعه)
- DIF یک نوار از C3 و IgG متصل به غشاء بازال را نشان میدهد.
- IIF توسط تست نمک (salt split skin ) اتصال به سمت اپیدرمال بازال را نشان میدهد ≠ اپیدرمولیز بولوز اکتسابی
درمان BP :
استروئید موضعی (باعث خشکی دهان نمی شود.
- : انواع خفیف
- داپسون یا تتراسایکلینها همراه نیاسین آمید (vitB3) : متوسط
- کورتون sys + سرکوب گران ایمنی : شدید
MMP در خشکی دهان :
باعث خشکی دهان نمی شود.
- شیوع در زنان > مردان - دو برابر شایعتر از PV
واکنش Ag-Ab در سقف تاول ß اپیدرمال
واکنش Ag-Ab در کف تاول ß درمال
(شیوع کمتر – احتمال بدخیمی زمینهای بیشتر)
ß پس هم درگیری لامنیا لوسیدا را داریم و هم لامنیادنسا
- پنی سیلین آمین و L-Dopa و کلونیدین ß محرک شروع mmp
- شیوع درگیری دهانی > چشمی > تناسلی (مقاربت دردناک)
(1.درگیری ملتحمه symblepharon 2.درگیری قرنیه(کوری)
- درگیری حلقی : گرفتگی صدا، مشکل تنفس ß مرگ
- درگیری مری : دیسفاژی ß مرگ
- ضایعات پوستی : بیشتر در سر و گردنه
SLE , EM , mmP , PNPP ß symblepharon میدهند
Mmp دهانی :
- شایعترین نما لثه دسکواماتیو (مثل کیلن اروزیو و بطور کمتر شایع در PV) (قرمز – درخشان)
- اسکار گذار نیست ≠آنچه در چشم است
نکته : به ندرت IIF مثبت میشه (10% موارد)
به ندرت IgA دارند (غالباً C3 و IgG است)
توجه: درگیری چشم مهمترین عارضه mmp بود و اولین تغییر فیبروز زیر ملتحمه است.
ß اشک خشک شد ß چشمها جهت دفاع کراتین تولید کرده ß کوری
درمان mmp: (به ترتیب از خفیف تا شدید)
استروئید موضعی(بوسیله اسپلن نرم) باعث خشکی دهان نمی شود.
– تتراسایکلینها – داپسون – کورتون +سرکوب گران ß Rituximab داروی کمکی است. باعث خشکی دهان نمی شود.
عوارض داپسون: باعث خشکی دهان نمی شود.
- همولیز (پس حتماً مطمئن شویم کمبود G6PD ندارد)
- مت هموگلوبینی (پس HCT چک شود)
- سندروم افزایش حساسیت : که یک اختلال ایدوسنکراتیک (بدون بستگی به دوز) است.
(تب – لنفادنوپاتی – درگیری کبدی)
LAD در خشکی دهان :
سن شایع: زیر 10 سالهها (بیماری بولوز کودکی) – بالای 60 ساله ها
اتیولوژی : 1)ونکوماسین ، آمیودارون ، Nsaids
2) بدخیمیهای خونی، کولیت زخمی، امراض بافت همبند مثل درماتومیوزیت
آنتی ژنهای مسبب: LAD , BP230 , BP180
عوارض پوستی:
ضایعات بصورت خوشه جواهرات
در کودکان: زیر شکم، تناسلی ، ضایعات چشمی
در بزرگسالان : تنه ، اندامها ، ضایعات چشمی
دهانی: در 70% مبتلایان شایعه و مثل mmp هستند.
LAD 3 تفاوت دارد با mmp:
- IgA بیشتر (البته C3 و IgG هم دارند)
- ضایعات پوستی دارند (نویل: اغلب توسط علائم بالینی میتوان LAD را از mmp تفکیک کرد.)
- پاسخ ضعیف تر به درمان کورتونی
ß طبعاً مثل mmp ، IIF اغلب منفی است.
درمان lad:
همان پروسه درمانی mmp اما ذکر شده 2 آنتی بیوتیک (1.متو پریم 2.متوکسازول) در ترکیب پردنیزون هم مفید هستند.
(دقیقاً همین دو آنتی بیوتیک [در یک زیرنویس نویل] بعنوان آغازگر EM هستند)
اپیدرمولیز بولوز اکتسابی. باعث خشکی دهان نمی شود.
- شکل کلاسیک : گرفتاری غشاء بازال – التهاب کم à مقاومت به درمان
- شکل اکتسابی: نوتروفیلها زیاد میشوند à پاسخ مناسب به داپسون
تفاوت با نوع دیستروفیک :
- در اکتسابی یک اختلال در ژن کلاژن 7 نداریم (صرفاً اختلال ایمنی است)
- در اکتسابی مثل سایر انواع اکتسابی سن ابتلا بالاست
آنژین بولوز هموراژیک
در کام نرم تاول پرخون داریم
طبق معمول بیماریهای تاولی، سن ابتلا بالاست و اسکار دهانی نداریم. شکاف هم زیر اپتیلیالی است.
* در مبتلایان به آسم (مصرف کورتون اسپری) شایعتره Scc میشه.

- Saturday, 02 October 2021
بیماری غدد بزاقی- خشکی دهان
برخی بیماری های غدد بزاقی که منجر به خشکی دهان می شود :
- آپلازی = آژنری
- نشانههای فقدان کامل غده: (در برخی سندرم ها رخ میدهد)
هیپوپلازی مینا، فقدان دندانها، سایش وسیع الکوزالی
- هیپوپلازی یاروتید در سندروم رزنتال رخ میدهد.
- نقص استخوانی استافند:
- شایع ترین مکان: ناحیه 8 زیر کانال
- حاوی بافت غده بزاقی نابجا – بی علامته
- اتیولوژی احتمالی، فشار ناشی از غده بزاقی اصلی
- اغلب یک RG ساده کافی است (رایدولوسنسی گرد با حدود مشخص)
- Diverticula مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
- یک کیسه (فتق) در مجرای غده اصلی بزاقی : 1. محل تجمع بزاق سیالادنیت عودکننده
- بیمار باید مرتباً غده را بدوشد تا مشکلات کمتر شوند.
واریر: مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
اختلالات مجاری است. (مجاری بزاقی تنگ و گشاد میشوند)
سیالولیت: مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
شیوع سنگ زیر زبانی < پاروتید < ساب مندیبولار (بیشترین کلسیفید)
ß کاهش سن ابتلا
- سیالولیت ها، ثانویه به سیالادنیت انسدادی هستند.
- دو اتیولوژی دارند: آنچه به طور فیزیکی گیر ایجاد کند.
2. زیادی ca و کمبود فیتات
(فیتات: یک مهارگر تشکیل کریستالهای هیدروکسی آپاتیت است)
- عفونت ها با افزایش PH بزاق ß اشباح ca و p ß تولید سنگ
- در مردان سیالولیت بیشترهو مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
دلایل سنگ سازی بیشتر ساب مندیبولار: موقعیت غده، مسیر مارپیچ مجرا، ترشحات موکوسی تر از پاروتید، ca بیشتر از پاروتید ، عدم ترشح در زمان غیر تحریکی
- اصلی ترین ماده سنگها ß هیدروکسی آپاتیت
- افرادیکه سنگ بزاقی کلسیفید دارند: در بزاق ca بیشتر و فیتات کمتر دارند .
- هایپر پارا احتمال سنگ بزاقی را بیشتر میکند.
نحوه تشخیص بیماری های بزاقی مانند خشکی دهان:
CBCT چند مزیت بر فیلم معمولی
- کاهش دیستورشن
- کاهش سوپرایمپوز
- حساسیت بیشتر
اندوسکوپی
- اگر هدف صرفاً بررسی مجاری است، همه روش ها بر اندوسکوپی مقدمند
- یک اشمت در محل میگذارد تا مجرا باز بماند.
- برای سنگ < 5mm مناسبه اگر سنگ بزرگتره ابتدا باید با لیزر شکسته بشه و بعد خارج گردد.
- سنگ های نزدیک خروجی مجرا اصولاً فقط با دوشیدن خارج میشوند.
ESWL (شوک امواج)
- برای شکستن سنگ به هر اندازه و در هر مکان
- روش کم تهاجمی
- سنگ را پودر میکند ß با بزاق خارج میشود
- جلسات متعدد نیاز دارد.
- کنتراندیکه ها: بارداری – پیس میکر – تنگی مجاری بزاقی سیالادنیت حاد یا هر فرایند التهابی سرو گردن
برداشت کامل غده بزاقی مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
- آخرین گزینه برداشت سنگ است (بویژه وقتی سنگ خیلی بزرگه) مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
- عوارض حذف پاروتید: * آسیب به عصب اوریکولار بزرگ
* سندروم فری
- عوارض خرف تحت فکی: * آسیب به عصب لینگوال زیر زبانی
موکوسل:
- تورم بی درد، آبی رنگ (موارد سطحی) یا همرنگ مخاط (عمقی)
- تشخیص اقتراقی ها: همانژیوم، ضایعات تاولی
- تراوشی: کودکان – لب پایینی – بعلت تروما
تراوش بزاق به خارج مجرا (بدون دیواره E)
مکان های دیگر: غدد بلاندین نان سطح شکمی زبان خیلی شایعه و ترومولار
- احتباسی: بعلت انسداد مجاری مرتبط با سنگ، تومور، اسکار و مصرف مکرر پرکسید هیدروژن و خمیردندان ضد جرم
- لب بالا، کام
رانولا:
علت اصلی : تروما به مجاری Rivinus ß تراوش به خارج
سایر دلایل: انسداد و آنوریسم مجاری ، مادرزادی، تنوعات آناتومیکی
مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
شیوع: زن جوان
بیشتر در زنان جوان باعث بروز خشکی دهان می باشد
رانولا دهانی: ساده ، سطحی ، non plunging
تورم مواج – یک طرفه – متحرک (اگر عمقی تر بشه ß تورم دو طرفی)
رانولا plunging: گردنی، diving
ß تراوش به زیر عضله مایلوهایوئید می رود ß یک تورم در مثلث ساب مندیبولار ایجاد میشه.
تشخیص: کلاً بالینی بوده و نیاز حتمی به تصویربرداری ندارد.
- اما می توان آسپیره هم بکنی با FNA
- برای Oral می توانی us
- برای plunging می توانی CT (با ماده حاجب) و MRI
راه های درمان بیماری های غددی مثل خشکی دهان
موکوسل ß حذف غدد و مجاری مربوطه
رانولا :
1. روش اصلی حذف غده زیرزبانی از راه دهانی
- در موارد plung باید علاوه بر مورد فوق، از خ دهان انیسیژن و درناژ هم کرد. مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
در صد عود بعد درمان: برداشت زیرزبانی < صرفاً برداشت رانولا < مارسو
سیالومتاپلازی نکروزان: مرتبط با کاهش بزاق و اسیدی شدن بزاق و خشکی دهان می باشد
- اتیولوژی: ایسکمی ، شاید عفونت و آلرژی – ترومای Blunt
- شیوع: مردان بالای 40 – دیابت، آنمی داسی، بولیمیا (تهوع مزمن) – سیگار – دنچر – اعمال جراحی
- تظاهرات:
اولیه: درد (حتی قبل از بروز زخم)، بی حسی در کام سخت
- پیشرفت سریع، تورم، زخم با حاشیه ارتیماتوز
- اغلب یک طرفه
- ویژگی اقتراقی با سایر ضایعات (حتی نسبت به MEC) پیشرفت سریعه
- بیوپسی بدون لیزر و الکتروکوتر (گرما کار را خراب میکند) انجام شود.
در نمونه هایپر پلازی سودو اپتیلیو ماتوز در E مخاط دیده میشه.
- درمان صرفاً حمایتی و دهانشویه CHα
البته ضایعه بزرگ با دبریمان زودتر خوب میشه.
چلایتیس گلاندولار:
* اتیولوژی : 1. ارثی (اتوزمال غالب)
- محیطی uv – باد – سیگار – مرد مسن
* التهاب مزمن است غدد بزاقی لب : 1. تورم – زخم ؛ 2. بزاق غلیظ چسبناک مرتبط با کاهش بزاق و خشکی دهان می باشد
* افراد خیلی سفید پوست (آلبینیم ) بیشتر مستعدند.
* علت چسبناکی بزاق: اختلال در برخی prهای بزاق
* مکان شایع ، لب پایین
- نوع ساده : دهانه متسع مجاری دیده میشه / خروج موسین / التهاب ندارند
- چرکی سطحی: زخم، تورم، سفتی لب
- چرکی عمیق: آبسه، فیستول
* در بیوپسی 2 نکته خیلی مهم: 1. تجمع موسین à مهم
- مجاری گشاد à مهم
درمان کلیت گلاندولار:
- نرم کنندهها و ضد آفتاب
- کورتون موضعی – sys
- آنتی هیستامین (وهر داروی ضد پاراسمپاتیک (کم کننده بزاق)) و اگر چرک دارد، آنتی بیوتیک
- جراحیها: اگر عمقی است ß برداشت کل ضایعه
- حذف کل ورمیلون یا stripping ورمیلون
- کرایو سرجری و خشکی دهان
نکته: شاید این ضایعه پیش بدخیم باشد ß SCC
رادیاسیون خارجی:
- اشعه > 25 گری ß آسیب به غدد بزاقی دائمی در حالیکه معمولاً سرطان سر و گردن بیش از 65 گری اشعه لازم دارند.
- آغاز آسیب به غدد بزاقی: 1 هفته بعد از شروع رادیوتراپی
- کمی بهتر شدن ترشح غده: 2 سال بعد از رادیوتراپی
- پوسیدگی ناشی از اشعه:
- سریع پیش رونده و خشکی دهان
- سه ماه بعد از شروع رادیوتراپی آغاز میشوند
- در سرویکال و انسیزال از دندان 2 و 3 شروع میشه
- اکثراً درد حاد ندارند
- حتی با رعایت بهداشت، کنترل نمی شوند و موجب بروز خشکی دهان می شود.
- ORN
- با اشعه > 60 گری رخ میدهد
- با گذشت زمان بعد از رادیوتراپی ریسک آن بیشتر شده تا آخر عمر هم باقی می ماند.

- Saturday, 21 August 2021
غدد بزاقی در خشکی دهان
غدد بزاقی در خشکی دهان چه نقشی دارند :
غدد بزاقی فرعی زبان : 1. Weber در بورد زبان ß ترشح موکوسی (حاوی موسین)
- Von Ebner در مجاورت پاپی های جامی ß ترشح سروزی (حاوی آنزیم)
- Blandin & Nuhn قدام و نترال زبان ß ترشح میکس
مجرای پاروتید : Stensen سروزی (مجرای فرعی در صورت وجود، قدام و بالای استنس است)
مجرای تحت فکی: Warton میکس
مجرای مستقیم زیر زبانی به داخل دهان Rivinus - موکوسی
مجرای زیرزبانی به وارتون: Bartolin
بزاق کامل (W.S) whole Saliva و ارتباط با خشکی دهان
- نسبت به پلاسما رقیقتر (هیپوتونیک) است و همه چیز داخلش هست (بزاق، وبری ها، باکتریها، مایع شیار لثه و...)
- در شب بیشتر از بزاق زیر زبانی و تحت فکی و فرعیها تشکیل شده.
- میزان آن در شبانه روز 5/1 -5/0 لیتر است.
در بزاق میزان CL، Na و بیکربنات افزایش می یابد و K کاهش می یابد نسبت به سرم و خشکی دهان اتفاق می افتد.
Pr های بزاقی:
1. گوارشی (مثل آمیلاز) ß همگی آخر اسمشان آز دارند (به جز پراکسیداز)
- خشکی دهان
اعصاب:
- گیرندههای موسکارینی پاراسمپاتیک ß استیل کولین ترشح کرده ß اثر روی سلولهای آسینی ß ترشح بزاق
- گیرندههای β سمپاتیک ß ترشح Pr های بزاقی
محل تحت فکی 1. از بالا بورد تحتانی مفید بدل
- از پایین بطن های دیگاستریک
محل زیر زبانی ß بین کف دهان و عضله مایلوهایوئید طرفین خرنوم زبان
عوامل افزایش بزاق
تحریک مکانیکی ، درد، ورود به بارداری، پرخاشگری، داروی مقلد سمپاتیک و مقلد پاراسمپاتیک
عوامل کاهنده بزاق که منجر به خشکی دهان می شود.:
هورمون یائسگی، استرس، سوء تغذیه (مثل بولیمیا)
داروی ضد سمپاتیک و ضد پاراسمپاتیک
ضد افسردگی، ضد اسپاسم، ضد BP ، مسکن ها، دیورتیک ها، برنکودیلاتورها
اثر سن بر میزان بزاق و خشکی دهان
- در افراد مسن؛ چربی و بافت همبند جایگزین بافت اصلی غده و خشکی دهان می شود
- آتروفی آسینار، 2.اتساع مجاری، 3.ارتشاح لنفوسیتی رخ میدهد.
- اگر کاهش بزاق رخ ندهد بدلیل ظرفیت ذخیرهای است. هرچند که در اکثر افراد پیر ظرفیت ذخیرهای هم کاهش می یابد.
ß شایعترین تظاهر بیماری غده بزاقی زروستومیا است (subjective)
Hyposalivation (objective) ممکنه همراه زروستومیا باشد.
ß زروستومیا در هنگام خواب یا هنگام بیدار شدن ارتباط حتمی با هایپوسالیوا ندارد ≠ زروستومیا هنگام خوردن غذا خیلی ارتباط محکم دارد با هایپوسالیوا
ß ترشحات کدر بزاقی همشه چرک نیستند
وقتی میزان ترشحات بزاق کم شود ß ترشح کدر میشود (تجمع موکوس) خشکی دهان
علائم بالینی خشکی دهان و کمبود بزاق :
مخاط باکال رنگ پریده – زبان قرمز ، شیاردار یا صاف – پوسیدگی دندان در مناطقی که معمولاً مقاومند،
- سطوح ریشه ، نوک کاسپ، پوسیدگی راجعه (مارجین ترمیمها)
- پلاک دندانی بیشتر خشکی دهان ß خونریزی لثه بیشتر
تومورها:
- اکثر تومورها در پاروتید هستند و بیشتر در لوپ سطحی آن
- هرچه غده بزاقی کوچکتر ß احتمال بدخیم شدن یک تومور ، بیشتر.
- نشانههای بدخیمی:
فلج عصب صورتی ، توده ثابت ، لنفادنوپاتی گردنی ، زخم در مخاط پوشاننده، ترسیوس، درد هنگام بلع، متعدد بودن خشکی دهان
- تومورهای غدد فرعی ß بیشتر در کام سخت ونرم
نکات خشکی دهان
- برای سنجش بزاقی بهترین روش، جمع آوری بزاق کامل غیر تحریکی است به دو روش:
- تف spiting جاذب اسفنج absorbent
- اگر بزاق برای آنالیز ترکیبات فرستاده میشود ß روی یخ باشد.
- بطور نرمال (کمی اسیدی است) :کل بزاق تحریکی ≥ 0/7cc در دقیقه و کل بزاق غیر تحریکی ≥ 0/1cc در دقیقه
روش های شناخت و درمان خشکی دهان
تصویربرداری:
سیاگوگرافی:
- شفاف ترین تصاویر از مجاری را دارد
- غده تحت فکی مجرایش تنگی ناگهانی دارد هنگام ورود به غده ≠ پاروتید خشکی دهان و زخم دهانی
- اندیکاسیون تورم دردناک ناگهانی (بویژه صرف غذا)
- RG های همراه : پانورامیک، لترال ابلیک، قدامی خلفی، قدامی خلفی با گونه بادکرده.
- ماده حاجب ید دار روغنی: 1. تصویر اپک تر و شفاف تر 2. اخلال در CTهای بعدی 3. تشکیل گرانوسوم و پاسخ التهابی 4. درد تزریق خشکی دهان و زخم دهانی
- اولویت ماده حاجب آبی با ویسکوزیته بالا هست.
- بعد از تهیه RG باید ماساژ دهنده غده را تا بزاق و ماده حاجب خارج شود ولی اگر باقی بماند سه معنی دارد: a. غده قدرت ترشحی ندارد. B. انسداد مجرا دارد. C. آبسه دارد. خشکی دهان و زخم دهانی
سیالوگرافی افتراقی دیجیتال:
- بهترین روش برای تغییرات جزئی آناتومیک
- سایر اندیکاسیونها دقیقاً مانند سیالوگرافی معمولی است. (تورم های مشکوک به سنگ)
- عملکرد (فانکشن) غده را بعد از تجویز سیالوگوگ ها بررسی میکند.
نکته: یکی از معایب سیالوگرافی : Quantification ندارد.
سیالوگرافی هنگام عفونت ، ممنوعه.
سیالوگرافی برای غده زیر زبانی انجام نمی شود.
اولتراسونوگرافی:
- انتخابی برای باردار و کودکان
- برای ضایعات سطحی مفیده
- بررسی ساختار عروقی و نحوه خون رسانی غده بزاقی
- اختراق ضایعه لوکال / منتشر – کیست / تومور – خوش خیم / بد خیم – داخل غده / خارج غده
ß staging
- عصب صورتی مستقیماً دیده نمی شود، اما میتوان محلش را تخمین زد بوسیله محل عروق همراهش.
- چند منفعت برای شوگون: 1. شناسایی زود هنگام ss مانیتورینگ ایجاد لنفوم. 3. مانیتورینگ شرایط بیمار 4. همراه با بیوپسی لب پایین یا حتی جایگزین آن برای تشخیص ss
- سنگ رادیولوسنت را نشان میدهد، اما تعداد سنگ را نشان نمی دهد و سنگ های < 2mm را نشان نمیدهد.
سنیتی گرافی (رادیونکلئوتید) TC99 (تنها روشی که این قابلیت را دارد) و قابلیت Quantification
- بررسی فانکشن غده بزاقی، آسان، قابل تکرار، غیر تهاجمی
- معایب: پروسه زمان بر، گران، اکسپوز اشعه، عدم نمایش مورفولوژی
- کاربردها : زمانی که به هر دلیل نتوان سیالوگرافی کنیم، تشخیص انسداد مجرا و سنگ، عدم تشکیل غده بزاقی ، فلج بلز، شوگرن
- برای پاروتید و تحت فکی مناسبه فقط (نه زیرزبانی)
- سه مرحله جریان :از تزریق TC تا اولین ورود به غده ("20)
2. تغلیظ: از جریان تا شروع ترشح به داخل دهان ("15) در این مرحله غلظت TC در غده در حال کاهش و در حفره دهان در حال افزایشه. خشکی دهان و زخم دهانی
3. ترشح(تخلیه): پاکسازی غده نرمال باید سریع و متقارن باشد. خشکی دهان و زخم دهانی
ß تومورها TC را جذب نمی کنند بجز وارتین و انکوساتیوما
ß در سه حالت هم تا مدتی بعد تخلیه، مناطق افزایش فعالیت (حظور TC) دیده میشود: 1. انسداد 2. التهاب 3. تومور وارتین و انکوساتیوما (زیرا با مجاری ارتباط ندارند)
- روش Schall یک روش استاندارد تحلیل سفیتی گرافی است .
- تفسیر بصری خشکی دهان و زخم دهانی
- فعالیت غده بزاقی را بعد از تجویز محرک ترشح بزاق می سنجد. خشکی دهان و زخم دهانی
- یک روش subjective است.
C.T
- روش اصلی برای امراض التهابی غدد بزاقی (بویژه التهاب حاد مرتبط با سنگ)
- هرچیزی در مجاورت لندمارک های مهم، قابل شناسایی است (ورید رترومندیبولار، شریان کاروتید، غدد منفی عمقی)
- تمایز کیست از آبسه
- CT (روش انتخابی برای سنگهای کوچک مجرا و داخل غده) بدون ماده حاجب: مشاهده سنگ ها
- CT با ماده حاجب (enhanced): تعیین staging بدخیمی ها
- CT با سیالوگرافی می تواند ترکیب شود اما چون ماده حاجب زود خارج میشود یا باید از CT سریع استفاده کرد یا تزریق آتروپین IV
- معایب CT * ماده حاجب ید دار * نیاز به تزریق dye * تداخل با ترمیم ها ß شاید لازم باشد پوزیشن بیمار نیمه اگزیال شود.
MRI: خشکی دهان و زخم دهانی
- روش انتخابی برای بررسی قبل جراحی تومورهای غده بزاقی
- Staging بدخیمی ها و زمانیکه توده ها فضاهای متعددی را درگیر کرده اند.
- تصاویر چند محوری تهیه میکند.
- میزان گسترش خارج کاسه سر را هم نشان میدهد. و گسترش به داخل کاسه سر.
- مزیت بزرگ نسبت به CT: تهاجم (حتی به میزان خیلی کم) به عصب را نشان میدهد.
- کنتداندیکه ها : پیس میکر، دفیبریلاتور، ایمپلنت های مغناطیسی.
- نمای شوگرن در پاروتید MRI:
- یک نمای غیر یکنواخت
- نمای فلفل نمک
- هم در T1 و هم T2
- نمایه لانه زنبوری
- MRI درگیری CNS و تری جمنیال در ss را نشان میدهد.
- تفکیک بین تومور بدخیم از خوش خیم ها توسط تکنیک MRI با کنتراست دینامیک و MRI پروتون مقدور شده، البته به جز تومور وارتین که قابل تفکیک از بدخیمی ها نیست.
- MRI ربطی به بررسی سنگ و التهاب و ... ندارد ß فقط نئوپلاسم ها
PET
- اندیکاسیون: A) بررسی فانکشن غده بزاقی (مثل سنیتی گرافی) B) بررسی التهابات غده
- مزایا: حساسیت به فعالیت متابولیک
- معایب: اکسپوز اشعه، گران ، پروسه زمان بر، عدم نمایش مرفولوژی، عدم تمایز بین تومور خوش خیم از بدخیم.
نکته: PET یک روش فرعی در بررسی نئوپلاسم هاست.
بیوپسی غدد بزاقی فرعی (MSGB) خشکی دهان و زخم دهانی
- برش باید در بافت سالم زده شود و غدد بزاقی دقیقا از زیر سطح برداشته شوند. خشکی دهان و زخم دهانی
- اشتباه بزرگ ß برداشتن حجم ناکافی
- عوارض: بی حسی طولانی مدت لب – موکوسل
- بیوپسی لب پایین دقیق ترین معیار تشخیصی منفرد شوگرنه.(تعداد توده لنفوسیتی 50تایی در هر عدد )
بیوپسی غدد اصلی خشکی دهان و زخم دهانی
- پاروتید و تحت فکی دسترسی خ دهانی و زیر زبانی داخل دهانی دارند.
- برای ss بیوپسی پاروتید ارزشی ندارد. اما برای سارکوئیدوز و لنفوما ارجحه
- مزیت بیوپسی پاروتید به لب :
- تکرار بیوپسی از یک غده مقدوره
- تشخیص زود هنگام لنفوم مخاط (MALT)
- تشخیص زود هنگام لنفوم نان هوچکین
- خطرات بیوپسی پاروتید، سیالوسل، قیستول بزاقی، آسیب به عصب F *
(* ریسک برش داخل یا خ دهانی برابره)
آسپیره Fine needle خشکی دهان و زخم دهانی
- FNAD قبل از انجام جراحی در اقلیت موارد باعث پیشگیری از انجام جراحی میشه – یک روش سیتولوژی است.
- معایب : خشکی دهان و زخم دهانی
- صرفاً برای نئوپلاسم هاست
- گرید تومور را مشخص نمیکند
- نمونه کافی نمی دهد
- برای استافنده هم مفیده
Care needle
- کاهش ریسک seeding تومور
- عوارض کمی دارد (صرفاً کبوری – بی حسی لازم دارد)
- ساختار هیستولوژی نمونه حفظ میشود.
- ارزیابی تهاجم خارج کپسولی تومور ممکن میشود.
- رنگ آمیزی ایمونوهسیتوشیمی در بافت حاصل معتبرتره
- حساسیت و اختصاصیت بیشتری دارد.
Care needle به وسیله US
- اندیکاسیون: بررسی توده های مجزا در غده بزاقی اصلی
بررسی لنفادنوپاتی گردنی
تعیین خوش خیم از بدخیم
Frozen section
- احتمال حفظ عصب F حین جراحی بیشتر میکند.
- مشکل اصلی آن: گاهی بدخیمی را خوش خیم تشخیص میدهد.
سرولوژی در ss (چندین بار تکرار می کنم آنقدر که مهمه و مهمه) خشکی دهان و زخم دهانی
ESR : کم خونی خفیف نورموستیک نورموکروم – کلوپنی – کرایودگوبولینی – هایپرگاماگلوبینی پلی کلونال – کاهش کمپلمان – گاموپاتی منوکلونال خشکی دهان و زخم دهانی
ANA برای شوگون حساسیت بالاتری دارد (80% مثبت است در شوگونی ها)
Anti SSB و بویژه Anti SSA اختصاصیت بیشتری دارند (60% مثبت)
نکته: افزایش آمیلازسرم هم در التهابات غدد بزاقی رخ میدهد. آمیلاز فقط از غدد بزاقی و پانکراس ترشح میشه.

- Wednesday, 09 June 2021
دلایل ایجاد زخم دهان
زخم مزمن متعدد در دهان
پمفیگوس:
- PV یک زیرگروه به نام وژتانس دارد
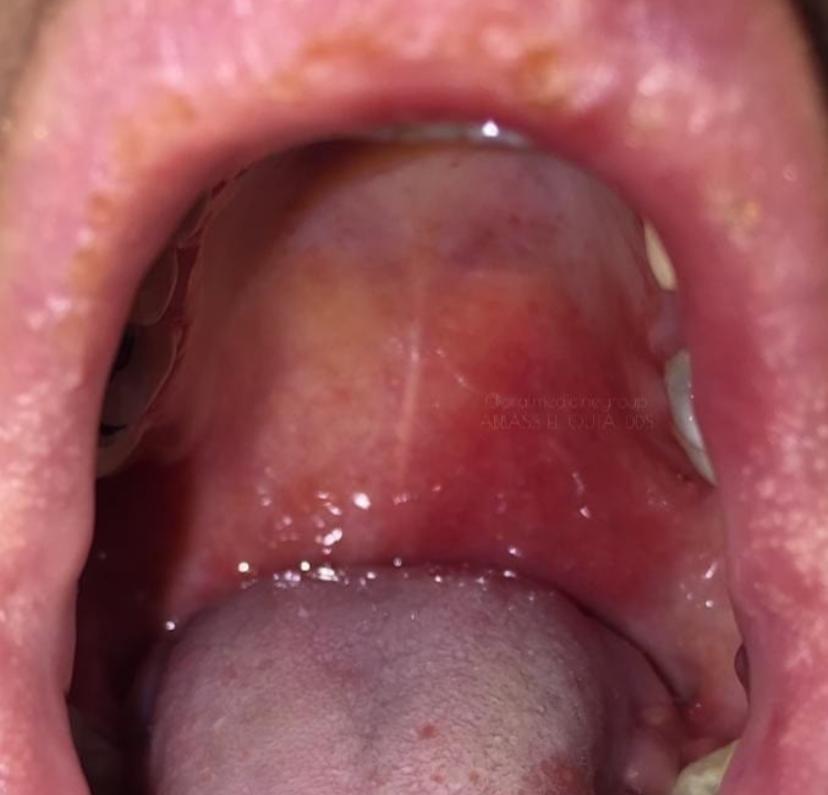
- فولیاسه : یک زیرگروه به نام ارتیماتوز دارد (فقط درگیری پوستی دارند یعنی AB فقط علیه DSG1 دارند.
این مورد باعث خشکی دهان نمی شود.
اتیولوژی: پنی سیلامین و کاپتوپریل – نیش یک حشره در برزیل
- پمفیگوس IgA نادر است (IgA به جای IgG داریم در E)
دو نوع دارد: 1) پوستول ساب کورنئال 2)نوتروفیلی
PV:
- AB ضد DSG1 در پوست و ضد DSG3 در مخاط باعث تاول و درنتیجه زخم دهان میشود.
- مبتلایان به میاستنی گراویس و تیوما، پمفیگوس بیشتره
- در سه گروه احتمال مرگ بیشتره:
- 1. مسنترها کسانیکه نیاز به کورتون بیشتر دارند.
- 3.کسانیکه عفونت باکتریایی بویژه استافیلوکوک اورئوس دارند.
- نیکولسکی مثبت هستند (فشار بر پوست سالم ß تاول) ß برای PV پاتوگنومونیک نیست.
- برخی بصورت حاد و برق آسا مبتلا شده اما اکثراً روند ابتلا آرامه
- در اکثر PVها دهان مبتلاست
در اکثر PVها دهان اولین محل ابتلاست و آخرین محل بهبودی
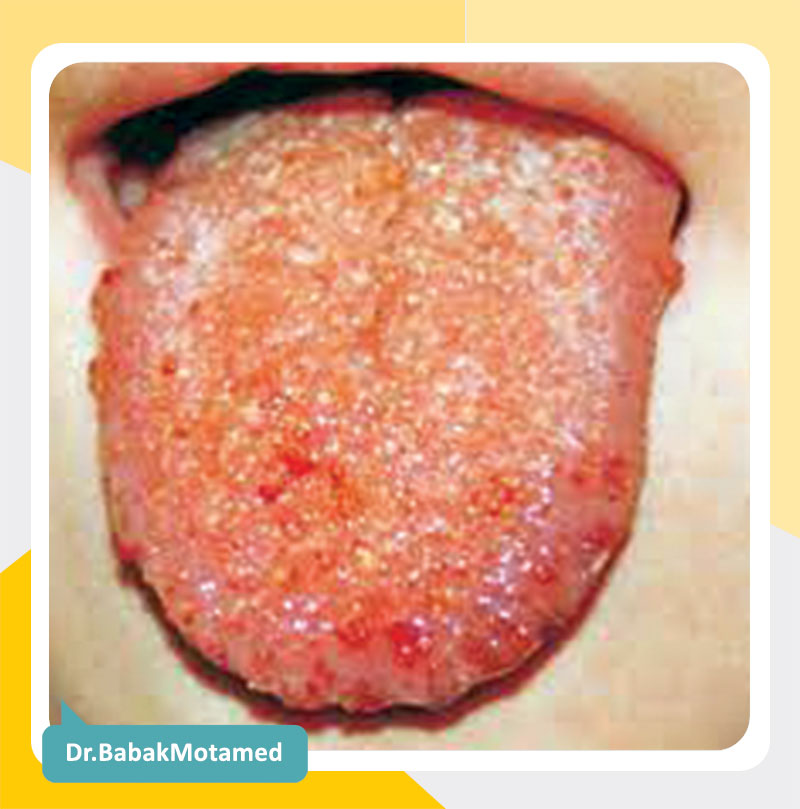
بول یا زخم کم عمق در یک زمینه غیر ملتهب . باعث خشکی دهان نمی شود.
- محل شایع زخم دهان، گونه در راستای پلال اکلوزال (محل تروما)
نکته:
- در مراحل اولیه PV حالت پوسته ریزی داریم در مخاط که مثل آفتاب سوختگی است.
- گاهی اصلاً ضایعه از لثه شروع میشود ( دسکواماتیو)
- ابتلا چشمی ناشایعه و اگر هم باشد برخلاف mmp اسکار گذار نیست. باعث خشکی دهان می شود.
تشخیص بیماری خشکی دهان و زخم دهان :
تشخیص اصلی بیوپسی است[* از مخاط ظاهراً نرمال اطراف ضایعه] :
1) مشاهده زیر میکروسکوپ
2)DIF (صرفاً زمانی که PV یکی از تشخیص اختراقیها باشد) [* نمونه در ماده انتقالی Michel حمل شود]
IIF: میتواند PV را از پمفیگوئیز تمیز دهد و مانیتورینگ وضع بیمار 2.طی درمان و 3.بعد درمان.
روش انتخابی است برای تخمین میزان موفقیت درمان
EliSA (تست Anti-DSG1 و Anti-DSG3 )
- AB ضد DSG1 را از ضد DSG3 تمیز میدهد
- PV را از فولیاسه تمیز میدهد
- میزان فعال بودن بیماری را مشخص کرده
- پروگنوز را تعیین میکند.
درمان بیماری خشکی دهان:
* مهمترین جنبه درمان خشکی دهان : تشخیص زودهنگام
داروی اصلی زخم دهان :
کورتون (باعث خشکی دهان نمی شود.)
داروی کمکی رخم دهان :
سرکوب گر ایمنی
افزودن داروی کمکی به پردنیزون :
- در پوستیها : باعث کاهش مرگ و میر میشود
- در مخاطیهای صدف : هیچ مزیتی ندارد
- نیاز به استروئید sys کاهش مییابد اگر تلفیق شود با استروئید موضعی
- داپسون هم سودمند است
- خط اول درمان امروزه و درموارد مقاوم به درمان Rituximab