زخم دهان
زخم های دهانی به 4 گروه اصلی تقسیم میشوند:
الف: زخم متعدد حاد ب: زخم متعدد مزمن
ج: زخم عود کننده د: زخم منفرد
با مطالعه این مطلب ممکن است خودتان متوجه شوید که مبتلا به چه زخمی در دهانتان هستید.
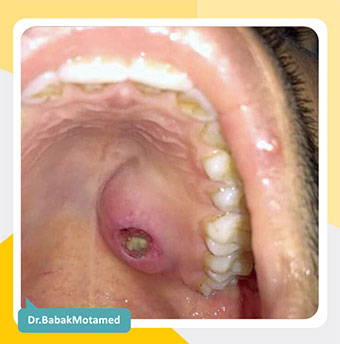
الف: زخم دهانی متعدد حاد
- هرپس
غالباً این زخمها ناشی از ویروس هرپس سیمپلکس (HSV) هستند. یعنی همان ویروسی که مسبب تبخال لبی و تناسلی است.
اولین مواجهه با این ویروس غالباً در اطفال از طریق بوسه خانواده اتفاق افتاده و غالباً هم علامت خاصی ندارد، اما اگر علامت داشته باشد ضعف و تب و بیحالی عمومی دارد و سپس زخمهای متعدد و منتشر در دهان (بویژه لثه) مشهود است. بعد از 2 هفته تمام مشکلات رفع شده و اثری از زخمها باقی نمی ماند. اکنون ویروس برای همیشه در بدن نهفته می ماند و گاهی خود را نمایان میکند.
گاهی خود را بصورت تبخال و گاهی بصورت زخم بزرگی در کام نمایان میکند. این زخمها هم مدتی بعد بدون نیاز به درمان بهبود مییابند.
درمان: اگر تبخال رخ داده، دیگر درمان بیفایده است.
اگر هنوز رخ نداده و فقط درد و سوزش حس میکنید، می توانید از پماد آسیکلویر استفاده (هر 5 ساعت یکبار در زمان بیداری).
اگر مرتباً دچار تبخال میشوید لطفاً با ما تماس بگیرید.
توجه کنید تبخال سرطانزا نیست اما بسیار مسری است و با لیوان مشترک، حوله و ... بسرعت به دیگران منتقل میشود. تصاویر زیر نمونههایی از زخمهای دهانی هستند که منشأ آنها ویروس هرپس است.
- اریتم مولتی فرم (EM)
اگر ناگهان ظرف یک روز گذشته دچار زخمهای وسیع در لب و مخاط گونه و زبان شدهاید و لب شما متورم شده احتمالاً درگیر EM هستید. در اینحالت روی دستها و پاهای شما هم شاید پاپولهای سفید و قرمز رویت شوند که خارش هم دارند.
منشأ این بیماری حساسیت به ویروس هرپس یا حساسیت به برخی داروها (ایبوپروفن، پنی سیلین، آموکسی سیلین، ضد تشنجها) است. حال عمومی ناخوش است، گلودرد و بزاق فراوان و سوزش و خارش لبها را دارید.
درمان: در اولین فرصت به ما مراجعه کنید.
درمان نجات بخش در اصل کورتون می باشد و گاهی آسیلکوویر.
- استوماتیت پلاسماسلی
اگر لثه شما (بخصوص لثه در مجاورت دندانها) بشدت قرمز شده در حالیکه اهل مسواک مرتب و بهداشت مناسب هم هستید، شاید دچار این بیماری (PCS) شده اید.
یعنی حساسیت دارید به یک نوع خمیر دندان خاص یا آدامس با طعم نعنا و یا هرچیز دیگری.
شاید از قرمزی فراتر برود و زخم تولید کند و شاید خارش و سوزش.
درمان: بعید است بتوانید خود درمانی کنید، به یک متخصص بیماریهای دهان سر بزنید تا علت حساسیت را پیدا کند و احتمالاً با کورتون موضعی شما را درمان کند.
ب) زخم های دهانی متعدد مزمن
تصاویری از زخم های دهانی
اشاره به زخمهائی در دهان که چند زخم جدا از هم هستند و چندین هفته یا ماه است که ماندگار هستند.
- پمفیگوس در دهان
چندین زخم دردناک در دهان و روی لثه بخصوص در افراد بالای 40سال. اکثراً بروی پوست هم زخمها یا نمای شبیه آفتاب سوختگی داریم. بهترست نمونه برداری شود. این بیماری سرطانی نیست، قابل سرایت هم نیست، اما زخم گاهی چندان گسترش مییابند که بیمار نیاز بستری دارد. درمان اصلی کورتون با دوز بالاست.
- پمفیگوئید در دهان
شکل زخمها به پمفیگوس شبیه است اما شاید محدود به لثه باشند. شاید چشمها و اندام تناسلی هم درگیر شوند. درمان اصلی کورتون است.
- لیکن پلان
گاهی لیکن پلان دهانی منجر به زخم در مخاط میشود.
درحالیکه اطراف زخم شاید پیگمان قهوهای یا بافت سفیدرنگ (هایپر کراتوز) دیده شود. روی زبان و گاهی روی مخاط گونه زخم سوزشدار میبینید. درمان اصلی کورتون است.
ج) زخمهای دهانی عود کننده
1) آفت یک زخم گرد معمولاً کوچک سفید رنگ که حاشیه آن قرمز رنگ است. دردناک است و بعد از 10 روز بهبود مییابد و دوباره در محل دیگری ایجاد میشود. گاهی بزرگ است (بویژه در کام نرم) اگر زیاد آفت میزنید باید آزمایش خون بدهید، شاید کم خون هستید، بویژه کمبود آهن، شاید به گردو و خرما و ... حساسیت دارید. شاید بدلیل مشکلات هورمونی یا استرس و شاید برخی امراض خود ایمنی است. اگر زیاد آفت میزنید باید تحت درمان باشید (کورتون بصورت دهانشویه مناسب است)
2) بهجت؛ بیماری است چند بعدی که شامل آفتهای متعدد دهانی، درگیری چشمی، درگیری تناسلی و پوستی میشود. ممکن است مفاصل هم درگیر و دردناک شوند و سیستم عصبی مرکزی هم با اختلال مواجه شود و یا حتی قلب، کلیه و رودهها.
تشخیص توسط رماتولوژیست، متخصص پوست و متخصص بیماریهای دهان انجام میشود. درمان شامل کورتون، داپسون، پنتوکسیفیلین میشود.
د) زخمهای منفرد
1) زخم تروماتیک زبان: یک زخم تکی اغلب در کناره زبان و کمی دردناک که حاشیه آن کمی سفت است. بین 5 تا 20 میلی متر است و به عمق عضلات زبان نفوذ میکند. عامل آن یک لبه تیز دندانی یا عادت گاز گرفتن زبان است و درمان آن رفع عامل است.
2) کارسینوم سلول سنگفرشی (SCC) مهمترین و شایعترین بدخیمی یا سرطان در دهان است. محل شایع آن لبه زبان است و کف دهان. تشخیص به کمک بیوپسی انجام میشود و درمان آن شامل حذف آن با جراحی و سپس رادیوتراپی است.
3) زخم عمقی قارچی ناشی از موکور مایکوزیس یا زخم عمقی ویروسی ناشی از ساتیومگالو ویروس.
عوامل تولید کننده زخم دهان
1. عفونت ویروس هرپس:
شناخت ویروس : HSV و VZV ß α ویروس هستند. CMV ß β ویروس , CVها ß RNA ویروس
HSV و VZV برای اپیتلیال پاتوژن هستند.
مسیر حرکت HSV آکسون حسی و نهفتگی در گانگلیون حسی است.
حرکت ویروس HSV مرکزگرا است.
2. عفونتهای HSVها:
- از همه شایعتر زخم دهانی(ژنژیواستوماتیت) ، تناسلی، چشمی(kerato conjunctivit)
- هرپس گلادیاتورها
- اِنسفالیت
- اِزوفاژیت
- عفونت نئوناتال
اتیولوژی فلج بلز ß هم HSV هم VZV
همه ویروس های هرپس اینگونه هستند.
3. هرپس اولیه در زخم دهان :
ß اغلب بی علامته
- پرودرومال 2 روز : 1)تب 2)بی اشتهایی 3)درد عضلانی 4) ضعف
- ژنژیواستوماتیت اولیه(زخم دهان) : مخاط کراتیزه و غیر کراتیزه.
گاهی زخمهای دهان به هم میرسند ß حاشیه کنگره دار + ارتیم ( قرمز)
در 10% افراد HSV مثبت، به دنبال درمان دندانپزشکی، ویروس به داخل بزاق میریزد (ریزش بی علامت ویروس) که مسلما عامل انتقال است اما اگر تولید زخم دهانی نکند، هرپس ثانویه ( عودکننده) به حساب نمیآید.
4. هرپس ثانویه:
بوسیله تب، uv، استرس، تروما، قاعدگی ایجاد میشود.
هرپس ثانویه(زخم دهان):
1. ریزش HSV در بزاق (فقط اگر زخم تولید کند.
2. لبی
- داخل نورونی
- خارج نورونی (درد فقط دو روز اول دارند . ضایعات به ترتیب: پاپول، وزیکول، زخم ، دلمه)
3. دهانی
- میزبان سالم (زخم دردناک منفرد یا خوشهای فقط در بافت کراتینزه (1-5mm )
- میزبان با نقص ایمنی (زخم دهانی در هرمخاطی، پایدار برای مدت طولانی، بزرگ حتی چند cm) ، مثل آفت هستند (بیشتر در مخاط غیر کراتنیزه)
شکایت از درد لثه (بویژه لثه مارجینال) دو روز بعد از جرم گیری در همین زمره است.
سؤال: تمایز زخم دهان HSV اولیه از CVها چگونه است؟
ß CV ها خوشهای نیستند و التهاب منتشر لثه ندارند.
آزمایشگاهی
- استاندارد طلائی تشخیص HSV ß کشت سلولی
مزیت : حساسیت و اختصاصیت بالا
عیب: 1) برای ضایعات در حال بهبود و لود پایین ویروس مثبت نمی شود
2) برای ریزش بی علامت ویروس ، مثبت کاذب میشود.
3) به یک روش انتقال صحیح نیاز دارد.
4) مثل همه کشت ها زمان برست و گران.
- PCR
مزیت: حساسیت و اختصاصیت بالاتر از کشت سلولی
عیب: مثبت کاذب رخ میدهد. زیرا تا DNA ویروس را پیدا کند، مثبت میشود (کاری نداره که ویروس الان فعاله یا نه)
- اسمیرلام (زخم دهان): تمایز بین HSV و VZV نمی دهد.
- DIF ( ازمایش فلورسنت مستقیم (زخم دهان) کمی از مورد 3 (سیتولوژی معمولی) دقیق تره
- سرولوژی (زخم دهان)
5. HSV اولیه:
چند روز اول IgM بالا میره – بصورت ابدی IgG بالا می ماند.
HSV عود کننده(زخم دهان): IgG هم در دوره حاد و هم نقاهت بالا میرود. اما آن افزایش 4 برابری که نشانه HSV فعال باشد فقط در 5% افراد رخ میدهد. (پس انجام سرولوژی فایدهای ندارد)
نمای میکروسکوپی زخم دهان:
در لبه زخم دهان سلولهای E ژانت چند هستهای داریم.
هستهها شکل عادی – با نمای شیشه مات دارند.
درمان:
HSV اولیه (زخم دهان): آسیکلویر 1) اطفال7-15-15 2) بالغین (7روز) 400 tid
والا سیکلوویر(فقط بالغین) 1grBid
فام سیکلوویر( فقط بالغین) 500grtid
ثانویه لبی (1 روز) 2grBid (1 روز) 1500
پمادهای تبخال : آسیکلویر، دوکوزانول و پن سیلکویر
برای ضعف ایمنی ها مبتلا به زخم و سوزش دهان :
- اینها ممکنه توسط HSV1 دچار انسفالیت و نپومونی هرپس شوند
- هرکدامشان که در سرح HSV مثبت هستند باید بطور پروفیلاکسی تحت ضد ویروس باشند.
- خیلی از اینها مقاوم آسیلویر میشوند => باید از فوسکارنت یا سیدوفوویر بهره برد.
درمان تسکینی برای سوزش و زخم دهان:
- دهانشویه لیدوکائین (کلا همه دهانشویهها 5cc و بصورت 5 بار روزانه)
- دهانشویه دیفن هیدرامین
- دهانشویه ترکیب لیدوکایین و دیفن هیدرامین
- بنزید آمین برای شستشوی دهان
- مسکن sys (حتی بروفن، اما آسپرین استفاده نشود)
- چیپس یخ برای دهان
6. VZV: ابله مرغان
علائم: تب پایین ( پرواروم)
ضایعات خارش دار پوست (شروع از صورت و تنه (مرکز گریز) و در مسیر درماتوم نیستند زیرا هنوز نهفته نشدهاند) ß وزیکول (شبیه قطره شبنم ) ß...
زخم های دهانی با شروع سریع اهمیت بالینی چندانی ندارند.
7. HZI: شایعتره در افراد مسن و ضعف ایمنی
علائم : تب پایین و لنفادنوپاتی خفیف یا اصلا وجود ندارد (پرودروم)
- وزیکول ها یک طرفه، خطی ، خوشه ای در مسیر درماتوم در پوست
شایع ترین ها : سینه ای، کمری و سپس تری جمینال (شایعترین = V1)
- گاهی اصلاً وزیکول ندارند
- اسکار و کاهش پیگمال پوستی اغلب رخ میدهد
- اکثراً فلج صورتی ، فلج بلز دارند.
- نکروز حاد شبکیه گاهی رخ میدهد.
- نورآلژی بعد هرپس ( درد در دهان یا هرجای بدن)
توجه: اگر درد تا 12 روز (4ماه) بعد از پیدایش ضایعات پوستی، باقی بماند ß نورآلژی بعد هرپس گویند.
سه عامل مستعد کننده اش: 1) سن بالا
2) بیماری سختتر در زمان وجود زخم ها
3) درد پرودرمال
زونا در ضعف ایمنی ها: شاید ضایعات دو طرفه با درگیری در ماتومهای متعدد
زخم و سوزش دهان :
ضایعات در دهان مثل HSV می توانند بهم برسند و زخم های بزرگتر کنگرهای تولید کنند – نورآلژی بعد هرپس در دهان رخ نمیدهد.
یک عارضه نادر زونا سندروم رفزی هانت (درگیری گانگلیون ژنیکولیت : 1) فلج بلز 2)وزیکول در گوش خارجی 3) فقدان حس چشایی دو سوم قدام زبان
- 3/2 قدام زبان : 1) حس عمومی (عصب سنگیوال) 2) چشایی (کوردوتیمپانی
- 3/1 خلفی: همه حس ها : گلوسوفارنجیال
- اعصاب حرکتی زبان به عضلاتش : عصب زوج II (زیرزبانی)
HZI میتواند باعث :
تحلیل و افتادن دندانها و استئونکروز فک شود بویژه در HIV ها
آزمایشگاه : دقیقاً مثل HSV
استاندارد: کشت سلول
PCR : مثبت کاذب داره
DIF بهتر از اسید سیتولوژی
IgMگذرا بالا میرود
و IgG ابدی بالا میماند
در بافت شناسی دقیقاً مثل HSV سلول های E بزرگ چند هسته ای + دمینیله شدن و دژنراسیون والدین رشته عصبی.
درمان: چه بدنی و چه زخم دهانی:
- آسپرین در کودکان مبتلا به Flu یا VZV ممنوعه
- بروفن داروی ضد درد انتخابی
- آسیکلویر 800 پنج بار در روز à VZV
والاسیکلوویر 1000 سه بار در روز به مدت 7 روز à HZI
فام سیکلوویر 500 سه بار در روز à HZI
توجه: ضد ویروس ها، احتمال نورالژی بعد هرپس را میکاهند.
درمان نورالژی بعد هرپس:
خط اول: گاباپنتین ، لیدوکایین، کپسایسین
خط دوم: مخدر مثل دهانشویه مورفین برای زخم و سوزش دهان ، TCA( امیتریپتیلین)
سه مورد ذکر شده که میتواند شدت نورالژی را کم کند:
- شروع زودهنگام والاسیکلوویر و فام سیکلوویر
- سم بوتولینیوم( بوتاکس )
- واکسن ZVZ را بزنیم به بزرگسالان
8. CMV:
شناخت ویروس
- در سلولهای اندوتلیان عروق، تک هستهای ها و WBC ها نهفته میشه
- انتقال از طریق پیوند عضو یا انتقال خون (انتقال WBC ها)
باعث التهاب عروق یا گرفتگی عروق میشه
- قبل از نهفتگی البته یک عفونت اولیه تولید میکند که:
یا بی علامت است یا شبیه منونکلئوز عفونی است.
علائم منونکلئوز عفونی:
- برخلاف EBV ، اینجا تب بالاتره اما اسپلنومگالی و لنفادنوپاتی، خفیف تره.
- لنفوستیوز، ترمبوستیوپنی
- Cmv شایعترین علت پنومونی در 12 روز اول پیوند سلول های بنیادی است.
- در اغلب عفونتهای پوستی CMV، همزمان HSV و VZV هم داریم.
- زخم و سوزش دهان
CMV در ضعف ایمنی در دهان علامت میدهد:
- زخم منفرد نکروتیک بزرگ دردناک با دوام طولانی
- در هر ناحیهای از دهان
- اگر CMV و VZV همزمان هستند در دهان ß استنومیلیت و افتادن دندانها و اختلالات عروقی و ترمیوز رخ میدهد(زخم و سوزش دهان)
CMV در ایجاد بیماریهای مادرزادی نقش دارد.
- واسکولیت در ZVZ و CMV و NUG رخ میدهد
آزمایشگاه برای زخم و سوزش دهان:
روش تشخیص استاندارد CMV: بیوپسی : 1) مشاهده زیر میکروسکوپ 2)کشت بافتی
PCR ß در ضعف ایمنی ها مفیده
مشاهده پروتئین PP65 ß در نوتروفیل ها
Shell vials ß CMV شناسایی میشود توسط آنتی بادی منوکلونال
رنگ آمیزی هستوشیمی: در صورتی مفیده که فقط چند سلول آلوده باشند.
درمان:
گان سیلکوویر، والگان سیلکوویر، فوسکارنت، سیدوفوویر
CMV عود کننده در نقص ایمنیها : 1) رنیت 2)گاسترانتریت هپاتیت 3) زخم های شدید دهانی
CMD اولیه: 1) منونکلئوز 2) هپاتیت 3)بیماری های مادرزادی
CVها:
- 90% CU هستند
- عفونت CUها یا بی علامته یا مثل یک بیماری تب دار معمولی
- زخم و سوزش دهان:
- ویروس اول در دهان و سپس در گوارش تحتانی تولید مثل میکند
- راه انتقال ß دهانی – مقعدی
- CVA گاهی یک سرماخوردگی معمولی و گاهی یک مرض ناتوان کننده
- CVB 1) تولید مننژیت 2) شوگون اولیه
- کلا انترو ویروس ها می توانند دیابت نوع I تولید کنند.
9. HFM:
شایعترین ویروس : CUV16 – انترو ویروس VI (عوارض بیشتر CNS (مننژیت) فلج – ادم ریه – مرگ آفرین)
نوع آتیپیک (درگیری وسیع دهانی، پوستی ، جداشن ناخن ها)CVA6
علائم پوستی HFM
- تب خفیف است.
- زخم رو و پشت دست و پا و گاهی سرینی
زخم دهانی:
وزیکول ها ß زخم بیشتر روی زبان، کام سخت و نرم
زخم و سوزش دهان:
10. هرپاژین:
ویروس شایع : CVA 10 – 1 و 16 و 22
سایر ویروس ها CVB (1-5) و انترو ویروس VI
دهانی ، گلودرد، اریتم گلو، مدت بهبود ضایعات کوتاهتر از هرپس است.
در هرپاژین : لثه براق و دردناک نداریم (HSV) – به اندازه آبله مرغان بیمار نیستند – سرلوژی آن از منونوکلئوز متفاوته – در گلو درد باکتریائی وزیکول نداریم – کشت هم این دو را افتراق میدهد.
تشخیص CVها :
بهترین روش: بالینی
کشت: 1) CVB فقط برای CVB9 و CVB16 2) CVA در نوازد موش
IgM علیه CUB تولید میشه و قابل شناسایی هم هست. اما نوع (صرفاً توسط آنتی بادی منوکلونال مشخص میشه ) آنرا مشخص نمی کند.
لنف نودهای هایپر پلاستیک هم در فانژیت لنفوندولار دیده میشه.
زخم و سوزش دهان
فانژیت لنفوندولار : با CVA10 در ارتباط – وزیکول و زخم ندارد – ندول کوچک دارد در حلق
11. NUG:
- رابط دارد با ایدز، ضعف، آلودگی غذائی، سیگار، استرس
- تروپونما – پرو وتلا – فوزو باکتر (عامل اصلی نوما)
- دلیل تخریب بافت، اندوتوکسین باکتری ، ایمنی خود بدن
کموتاکسی و فاگوستیوز نوتروفیل ها کاهش مییابد.
Numa بیشتر بر اثر سوء تغذیه در افریقا
فوزوباکتر به دو دولیل نوما تولید میکند : 1) توکسین نکروز کننده پوست دارد. 2) رشد پرو وتلا را بیشتر میکند.
در توما ضایعه مخروطی هست. (رأس مخروط روی پوست)
علائم nUGدر تولید زخم و سوزش دهان
- تب خفیف یا بدون تب
- لنفادنو پاتی همیشه دارند (تحت فکی)
- آنمی
- WBC زیاد
- اخیراً سرخک داشته
اولین علامت NUG (زخم و سوزش دهان:) افزایش بزاق- طعم فلزی – حساسیت لثه
ß زخم ها panched aut بویژه روی پاپی ها
درد زیاد، خونریزی ، بوی بد.
ß در ایدزی ها که CD4 ها زیر 200 میرسد ß احتمال NUG بیشتره
در نوما این دو مورد را رداریم:
- Sloughing ß پوسته پوسته شدن نواحی نکروز پوست و مخاط
- تشکیل سکستر ß بدون نکروزبون رخ میدهد.
مشاهده بیوپس زیر میکروسکوپ (که معمولاً انجام نمی شود)
الف) تخریب WBC ها ب) واسکولیت ج) لخته در عروق د) انیلتراسیون لنفوسیتها
درمان NUG:
درمان قطعی: حذف پلاک بوسیله بی حسی
CHX ß در بیشتر بیماران کارامد است.
در موارد شدید یا علائم sys ß آنتی بیوتیک (از جمله مترو)
12. EM:
یک افزایش حساسیت به: 1) عوامل عفونی (شایعتر) 1. کلامدیا 2. HSV 3. مایکوپلاسما
2) دارو (نقش کمتر) 1. Nsaids 2. ضد تشنج 3. اسید بنزوئیک
EM : 1) عود کننده ß در اکثریت اینها HSV داریم در سرم
- غیر عود کننده ß در اقلیت اینها HSV داریم در سرم
در EM اپیتلیال تخریب میشه بوسیله: 1. Nk cell ها 2. ساتیوکینهای تولیدی Tcellها 3. +CD34
پس می فهمی که ß Em یک واکنش افزایش حساسیت تأخیری بر پایه Tcell هاست.
+ CD34 ها (پیش سازلانگوهانس ها) ---- آپتیلیال همبند.سوزش دهان
DNA ویروس هرپس را به E میآورند و بدینوسیله E را تخریب میکنند.
بالین Em
سن شایع: 40-20 سالگی 20% موارد ابتلا کودکان هستند.
EM عود کننده در سوزش دهان : 6 بار در سال !!!
دوره ابتلا: چند هفته (طولانیتر از هرپس ، HFM و ...)
پرودرومال: مثل عفونت ویروسی (تب ، ضعف ، آبریزش بینی)
در پوست:
شروع: دستها ß بصورت به سمت مرکز و قرینه ادامه می یابد.
شایعترین درگیری: صورت – گردن
شایعترین شکل ضایعه در سوزش دهان: تاول یا نکروز در وسط و حلقههای تارگت
بعد از اتمام التهاب: هایپر پیگمانتاسیون (بویژه در سیاه پوستان) رخ میدهد که زیر آفتاب بدتر میشود.
در دهان:
زخم – ریزش بزاق خون آلود
ترتیب نواحی شایع (دگز) لب ، گونه، زبان (لثه و کام درگیر نمی شود)
* درگیری حداقل دو ناحیه مخاطی مجزا
مرور کلیاتی در خصوص عوامل ایجاد زخم و خشکی دهان:
- EM مینور در سوزش دهان: درگیری پوست < 10% بدون دهان
- EM ماژور در سوزش دهان: درگیری پوست زیاد + درگیری دهان + سایر مخاط
- شاید در نوعی از EM هم فقط دهان درگیر بشه
- دلمه لب هم همیشه نداریم.
تفاوت زخم هرپس و آفت (حدود مشخص) با زخم EM (بزرگتر و نامنظم) در دهان
درمان:
- EM وابسته به HSV عود کننده در زخم دهان
مصرف مداوم آسیکلویر (400 دوبار در روز) یا والا ( 500 دوبار در روز) بعنوان پروفیلاکسی برای جلوگیری از عود.
- EM غیر HSV در زخم دهان:
استروئید موضعی ، sys ، آزاتیوپراین و سایر سرکوب گران ایمنی، کلش سین ، واپسون (ترتیب ندارند)
TEN – SjS در زخم دهان:
- ضایعات دهانی SjS ، TEN ، EM مشابه اند.
- ضایعات از نظر بالینی و پوستی و آمیولوژی sjs و TEN (1. شدیدترند 2. روی سینه هستند 3. ضایعات هدف آتی پیک هستند ) با EM متفاوته.
اتیولوژی در زخم دهان: دارو: 1) (اطفال) : 1. سولفونامیدها 2. پنی سیلین 3. ضد تشنج 4. Nsaids
2) (بالغین) : 1. آلوپورینول (ضد اسید اوریک در نقرس) 2. پیرکسی کام 3. Nevira pin(ضدHIV)
- TEN , sjs بیشتر گرفتاری اپیدرم (سطحی تر از EM اند)
- ساتیوکین اصلی sjs : TNFα در EM: اینترفرون
درمان : کورتون ، سرکوب گران ایمنی، مهارگر TNFα
تفاوت EM با TEN , SjS
- شروع ضایعه در درست – شروع در تنه
- شروع با پچ قرمز برآمده – شروع با ماکول قرمز تخت
- دهان شایعترین مخاط مبتلا – دهان شایعترین مخاط نیست
نکته: در TEN/sjs : 1)ضایعات دهان (وضعیت لبها) 2) همراهی با بدخیمی ß مثل pnpp هستند.
تفاوت sjs با TEN در زخم دهان
- سن کمتر افراد مسن
- زیر 10% بدن درگیره بیش زا 30% بدن
درمان در واحد سوختگی
تجویز کورتون ممنوعه (با تزریق ایمونوگلوبین خوب میشن)
تفاوت اصلی sjs با Pv ß در سیر بیماری است.
PV نسبت به EM سیر مزمن تر و پیشرونده تری دارد.
واکنش های افزایش حساسیت دهانی در سوزش زبان
1) زخم های EM 2) واکنش کیلنوئیدی 3)fix druy eruption 4)PCS 5)تورم لب، آنژیوادم 6) سندرم آلرژی دهانی در سوزش زبان
PCS در سوزش زبان:
یک واکنش افزایش حساسیت دهانی است به: 1) خمیر دندان 2) آب نبات نعنایی 3)تمیزکننده خانگی
عامل اصلی در سوزش زبان: Bcell
تشدید کننده در سوزش زبان: Tcell
تظاهرات حلقی : گرفتگی صداف دیسفاژی، انسداد خفیف راه هوایی در آندوسکوپی، ادم و قرمزی راه هوایی و الگوی cobble ston
تظاهرات دهانی:
- PCS چند روز بعد از تماس با آلرژن رخ میده. (در حلق یا در دهان)
- گرفتاری لثه مارجینال و چسبنده (همیشه) و مخاط غیر کراتیزه (اغلب)
- گاهی زخم – گاهی فقط وسکوامه
- گاهی درد و خونریزی حین مسواک زدن عامل سوزش و خارش دهان
- گاهی همراه انگولار چلایتیس، آتروفی و خشکی و ترک لب ها
- به ندرت یک ماکول قرمز روی لثه مجاور یک دندان منفرد
- گاهی مزمن میشود (مداوم الرژن باقی باشد)
تفاوت PCS با ژنژبویت بلوغ، حاملگی و پلاکی در شدت حضور پلاسماسل هاست.
* مواد پالیش ، تنفس دهانی، کاندید از اریتماتوز هم نمای شبیه PCS درست میکنند.
تشخیص : روش اصلی در سوزش زبان: بیوپسی
عامل ارتیم PCS در سوزش زبان: مویرگ های گشاد شده نزدیک سطح ائوزینوفیل دیده نمی شود.
درمان: استروئیدها (موضعی، sys، تزریق داخل ضایعه) و گاهی ژنژوکتومی (میدونی که در PCS گاهی هایپر پلازی لثه داریم)
زخم های عود کننده:
RAS ، بهجت، HSV و EM عود کننده
RAS زخم عود کننده دهان بدون هرگونه مرض sys
Minor < 10mm – برای یک تا دوهفته می ماند – بدون اسکار – کم عمق 80% موارد.
Mojor (بیماری Sutton ، مخاط نکروتیک periadenitis )
> 10mm – هفته ها باقی است – با اسکار – عمیق
هرتپیک فرم < 10mm – بیش از 10 زخم همزمان
Servere خصوصیات منیور اما بصورت مداوم زخم دارد.
اتیولوژی:
- مستندترین عامل ß ارث
تأثیرات ارث : 1) تحقیقات miller و ship: فرزندان شانس بیشتر RAS دارند اگر پدر و مادر مبتلا باشند. 2) تحقیقات بذرافشانی: ژنهای IL6 و IL18 در آفت مینور
3) برخی HLA ها بیشتر دچار RAS میشوند.
- اختلالات لنفوسیت ها
نقض برخی انواع لنفوسیتها – نسبت کم شود
تحقیقات Buno ß سیتوکین های غیر طبیعی ß پاسخ ایمنی شدید ß زخم آفتی
* سیگار اینها را کاهش می دهد
3. نقائص خونی (کمبود آهن، فولات ، B12 )
ضایعات شبه آفتی تولید می کند گاهی هم در مخاط کراتینزه (مثال کتاب، زبان است)
4. مشکلات تغذیه ای (مثل سیلیاک)
5. استرس، تروما، قاعدگی، عفونت مجاری تنفسی، آلرژی غذائی
در بالین:
- اولین وقوع در دهه دوم است. در سوزش دهان
- ارتیم ß پاپول سفید ß زخم (بدون آویخته بافتی)
- اکتر مبتلایان بین 6 – 1 ضایعه همزمان و سالی چند بار دارند.
- اسکارهای آفت ماژور حرکت زبان کوچک و زبان را محدود میکنند. در سوزش دهان
- هرپتیک فرم در بزرگسالان شایعتره – 10 زخم نقطه مانند که کوچکتر از آفت مینور هستند – کمترین شیوع را دارد.
تشخیص سوزش دهان:
فقط در دو صورت بیوپسی می کنی : 1) رد امراض گرانولوماتوز (مثل کراون و سارکوئیدوز)
2) رد بیماریهای تاوری (PV و mmp)
درمان سوزش دهان:
- موضعی ß برای موارد خفیف (هرگز باعث کاهش بروز نمی شود)
Drabase ، لیدو، بنزوکائین
Flucinonide، بتامتازون ، کلوبتازول
خمیر amlexanox، تترا و داکسی سایکلین
- SYS ß ماژور یا مینور متعدد بی پاسخ به درمان موضعی
مکش سین، داپسون ß ضد نقرس (مهار فعالیت نوتروفیل ها)
پنتوکسی فیلین ß داروی کاهش درد عضلانی
استروئید کوتاه مدت
تالیدومید خط آخر درمان است
هم بروز و هم شدت زخم ها را کم میکند
هم در HIV مثبت و منفی ها مؤثره
صرفاً در ضایعات ماژور شدید کاربرد دارد
یک ضد التهاب و تعدیل کننده ایمنی است
MM ، اریتم نودوزوم، لپروزوم، DLE، GUHD، بهجت راهم درمان میکند
اثر جانبی: (نوروپاتی)
در این سه حالت برای RAS پاراکلینیک درخواست کن : 1. همراهی با سایر علائم sys 2. فرد بالای 40 سال 3. تشدید دوره های RAS
بهجت در سوزش دهان:
یک التهاب عروقی در کل بدن است به چند دلیل : 1. افزایش فعالیت نوتروفیل ها 2. افزایش IL17 - IL8 3. TNFα 4. HLAB51
در بالین، به ترتیب:
دهان ß شایعترین ناحیه ابتلا
ژنیتال (پنیس ، کیسه بیضه، لابیا)
چشم ß (واسکولیت شبکیه، conjunctivit ، کوری)
پوست ß 1.(ضایعات شبیه اریتم نودوزوم، 2.پاترژی (واکنش شدید بدنبال تزریق زیر پوستی) 3.پوسترول های بزرگ
آتربیت: درگیری مفاصل بزرگ (که برخلاف RA، ناتوان کننده نیست)
CNS: شاید مهمترین عارضه ناتوان کننده باشد در برخی ها
در سوزش دهان (سندروم ساقه مغز- درگیری اعصاب مثل MS)
درگیری کلیه ، قلب (تصلب شرائین، واسکولیت، ریه، زخم روده (خون در مدفوع) بورد 94
بهجت در کودکان بین 10 – 9 سالگی دیده میشه.(سن دقیق گفته!! زخم دهانی تقریباً همیشه دارند)
در دهان گاهی زخم خفیف و یا خشکی دهان و گاهی مثل آفت ماژور 1) عمیق 2) اسکار گذار
امتیاز دهی: باید امتیاز 4 یا بیشتر بگیرد تا بگویم بهجت دارد:
دهانی: 2 تناسلی:2 چشمی: 2 پوستی: 1 نورونی:1
پاترژی ß اختیاری است (اگر+ شود یک امتیاز)
تشخیص: بالینی است.
درمان:
- پنتوکسی فیلین (مناسب ضایعات دهانی، تناسلی)
اثرات جانبی کمتر نسبت به کورتون و سرکوب گران ایمنی
- آزاتیوپراین، پرونیزون – داپسون، مکش سین، تالیدومید
- آنتی بادی منوکلونال
زخم مزمن مقعد
مقالات مرتبط:






















